摂食嚥下障害【チェックシートあり】
R3.8 加筆修正

リハビリテーションの専門家が、食事(摂食嚥下)の仕組みから、評価方法、対策までご説明します。
目次
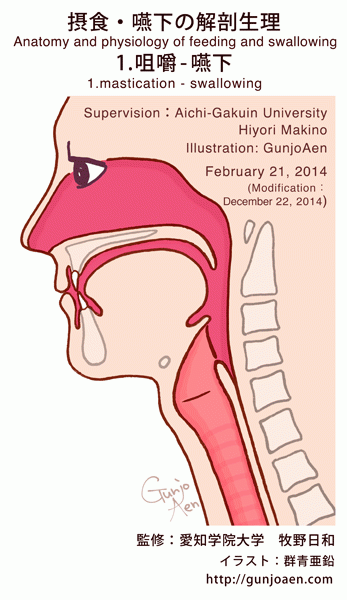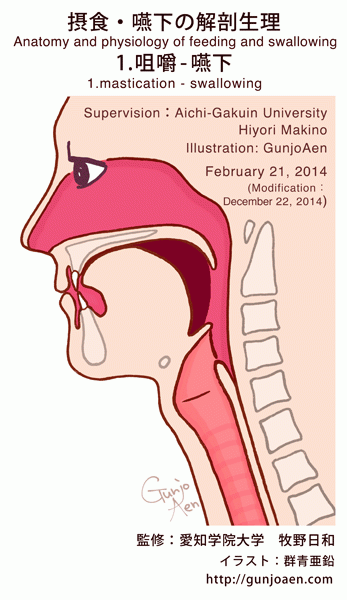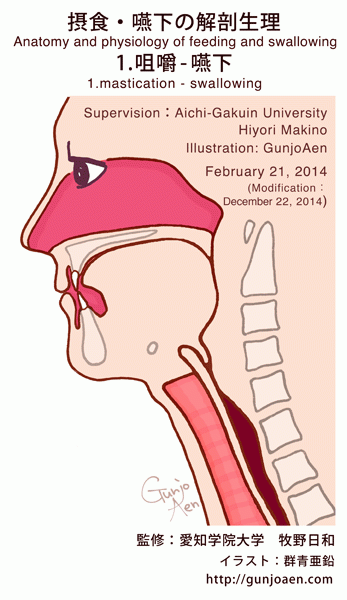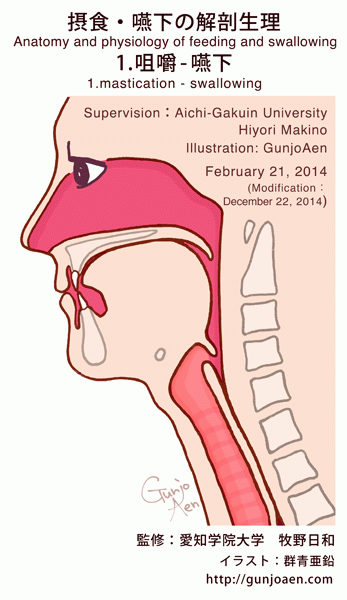
摂食嚥下とは全身活動の協調
摂食嚥下動作は、単に口の中に食物を運んで飲み込むことだけではありません。実際は全身の様々な機能が働いて行われるものです。
脳機能の協調
まず、目の前にある食物を「脳」が「食事」として認識(視覚・嗅覚・触覚⇒後頭葉・辺縁系⇒頭頂葉⇒前頭葉へと伝達)することから始まります。
「脳」が食物を認識すると、次に「どれをどのように食べようか」と思考が働き実際の摂食嚥下動作(前頭葉⇒運動野⇒筋肉)につながっていきます。
姿勢の安定と摂食嚥下動作
摂食嚥下を安全に行うためには「良い姿勢」を「安定的」に保つこと、お皿(コップ)から口にまで食物を「正確」に運ぶことが求められます。そのためには、全身の筋肉・骨格・平衡バランスなどが協調して働くことが必要になります。
咀嚼(そしゃく)
咀嚼とは唇、舌、頬、歯、顎の関節、口周囲の筋肉などを使って、食物をかみ砕く行為を指します。
口の中(唇・舌)は味覚などの感覚が非常に敏感に機能する様になっています。そのため、口の中に入ってきた食物の種類、温度、硬さ、大きさなどを認識して必要な咀嚼運動を行います。
また、敏感な感覚機能は口の中にある食物が安全な物であるかの確認も同時に行っています。
嚥下(えんげ)
嚥下とは咀嚼にて形成された食塊(モグモグした物)を口から胃に送り込む運動を指します。嚥下運動は延髄にある嚥下中枢を中心に口から喉の器官が複雑に協調することで成り立っています。
呼吸
口(鼻)は食事を取るだけではなく、呼吸を行うためにも重要な器官になります。
鼻詰まりや咳が酷いときには、食事が取りづらくなる経験が皆さんにもあると思いますが、食事を楽しむ(安全に)ためには、安定した呼吸機能が重要となります。
上肢の運動(肩・肘・手首・指)
お皿(コップ)の上の食物を口にまで運ぶ際に必要な機能となります。
肩⇒腕を伸ばす方向を決めます。肘⇒腕を伸ばす距離を決めます。手首⇒指先を使う方向を微調整します。指⇒箸やスプーン操作など細かい動作を行います。以上のように上肢の様々な部位が役割分担して働いています。
栄養の消化吸収
口の中に入れられた食物は、口、胃、腸などで唾液、胃液、腸液により分解されて体内に吸収されます。
排泄
必要な栄養が吸収された「残り」は排泄物として体外に排出されます。下痢や便秘などで正常な排泄が妨げられると、体調不良より食欲の低下を招くことになります。
摂食嚥下(せっしょくえんげ)の流れ
食物を認識、口にまで運び、咀嚼し喉を通って胃に至るまでの過程を「摂食嚥下」といいます。
摂食(せっしょく)とは食事行為全体を指します。嚥下(えんげ)とは食塊(モグモグした物)を口から胃に送る運動を指しますが、一連の摂食嚥下の流れは「5期モデル」に分けることができます。
- 「先行期」⇒食物の認識(量・形・固さ・熱さ等)を行い、食べ方の判断や唾液の分泌を行います。
- 「準備期」⇒食物を口に運び、咀嚼(そしゃく)して飲み込みやすい形状(食塊)にします。
- 「口腔期」⇒形成された食塊を舌の運動にて咽頭(いんとう⇒食道につながる部分)に送ります。
- 「咽頭期」⇒食塊が気管に入り込まないようにして食道に送り込みます。
- 「食道期」⇒食塊が食道に送り込まれると、上の部分が収縮(狭く)して咽頭への逆流を防ぎ、胃に送ります。
摂食嚥下障害とは
摂食嚥下障害とは、「5期モデル」のいずれかに障害が起きた状態を指します。
摂食嚥下障害の合併症として、誤嚥性肺炎(食塊・唾液が気道から肺に侵入して炎症が発生する)、低栄養、脱水、窒息などの二次的な問題も発生します。
特に誤嚥性肺炎を発症すると、長期間にわたって口から食事が取れなくなります。結果、体力低下、筋力低下、食べる楽しみの喪失など重大な問題につながっていきます。
過去の調査では健康な70歳代の高齢者の約3分の1に嚥下障害がみられたと報告されています。つまり、高齢者の場合は自覚症状に乏しく、肺炎など重篤な状態になって初めて摂食嚥下障害が疑われるケースも珍しくありません。
摂食嚥下障害の確認方法
摂食嚥下障害の確認(評価)方法は多数ありますが、潜在的、もしくは軽症な摂食嚥下障害の発見を目的に、ご家庭でも安全で行いやすい評価をご紹介します。
日常生活場面での様子確認
- 食事中や食事の後にむせることがある。
- 声を出すときに痰がからんでいる。
- 食欲や食事の量が減っている。
- 体重が減っている。
- 活気がなく、横になってばかりいる。
- 微熱がダラダラと続いている。
以上の項目で気になる点がある場合は以下の評価に移ります。
チェックシート(EAT-10)
引用文献:ネスレ ヘルスサイエンス
反復唾液嚥下テスト(RSST)
空嚥下(唾を飲み込む)を行って、30秒間で何回できるかを測定します。
- 方法⇒喉仏(喉頭隆起)を軽く中指で触れた状態で空嚥下を行ってもらう。30秒間で何回できるかを確認する。
- 判定⇒30秒間で「3回未満」の場合は摂食嚥下障害が疑われる。
- 注意点⇒喉仏(喉頭隆起)が指を十分に乗り越えた場合にカウントする。
- その他⇒喉仏(喉頭隆起)は女性では目立たないが発見は可能。
摂食機能障害が疑われる場合の対応方法
専門家の診断を受けましょう
医師、歯科医師による診断が必要となります。ただし、先生によっては「専門外」の場合もありますので要注意です。事前に病院ホームページ等で情報を確認することが重要ですが、良い専門家を探すためには幾つかのコツがあります。
- 「リハビリテーション専門医」の資格を持っている医師を探すことです。「リハビリテーション専門医」の医師は摂食嚥下障害に対して積極的に取り組まれています。「リハビリテーション専門医」の在籍施設は日本リハビリテーション医学会ホームページより確認できます。
- 「言語聴覚士(ST)」が在籍している施設を探すことです。「言語聴覚士(ST)」もまた、摂食嚥下障害のスペシャリストです。リハビリテーション専門医と比較すると数も多いため、より身近に相談できる存在となるでしょう。
嚥下体操
自宅で簡単にできる嚥下体操をご紹介します。
- 口すぼめ深呼吸⇒口をすぼめて(口笛を吹く形)深呼吸を行う
- 首の回旋運動⇒首を左右にゆっくりと回す(※頚椎症など首に病気がある場合は医師の指示を受けること)
- 肩の上下運動⇒両肩を上げたり下げたりする
- 両手を頭の上において体幹の側屈⇒椅子に座って正面を向いたまま身体を左右に反らす(※腰痛がある場合は無理をしない)
- 頬を膨らませたり、しぼませたりする
- 舌を前後に出し入れする
- 舌を出して左右に動かす
- 強く息を吸い込む
- 「パ」「タ」「カ」の発音練習⇒できるだけ大きな声を出す
- 口すぼめ深呼吸
以上を毎日無理のない程度で実施しましょう。
観光での食事の注意点
その土地での美味しいものを食べることは観光の醍醐味でしょう。嚥下障害がある方でも幾つかの点を注意すれば十分に食事が楽しめます。
サラサラした飲み物
「水・お茶・ジュース・汁物等」は喉を通るスピードが速く、間違って気管に流れてしまう(誤嚥)恐れがあります。
ゼラチンや片栗粉などで少しのトロミを付けると、喉を通るスピードが抑えられ誤嚥を予防することができます。
また、ちょっとしたトロミ付けに便利な携帯型の「嚥下増粘剤」なども市販されています。
スポンサーリンク
パサパサしたもの
「焼き魚、茹で卵、パン、クッキー、焼きノリ、葉物野菜等」は水分が少なすぎる、口の中に張り付くなどで飲み込み辛くなります。
よって「焼き魚⇒煮魚や蒸し魚、茹で卵⇒スクランブルエッグ、パン⇒ご飯、クッキー⇒しっとりしたお菓子、焼きノリ⇒おかずノリ、葉物野菜⇒柔らかく煮たその他野菜」等、近い種類で水分をより含んだ物に変更しましょう。
ベタベタしたもの
「餅・団子」は小さく刻んでも誤嚥や窒息の可能性があります。その他の商品に変更することが望ましいでしょう。
硬いもの
「イカ・タコ、こんにゃく、ゴボウ・レンコン、豚肉(ヒレ・モモ)、かまぼこ・ちくわ、漬物(沢庵等)、梨・リンゴ」などは口の中での食塊形成が難しくなります。
よって、「イカ・タコ⇒細かく飾り包丁を入れる・マグロやカツオに変更、こんにゃく⇒細かく飾り包丁を入れる・避ける、ゴボウ・レンコン⇒繊維質の少ない根菜類に変更、豚肉⇒肉団子やハンバーグなどひき肉料理に変更、かまぼこ・ちくわ⇒はんぺんに変更、梨・リンゴ⇒桃やメロンに変更」等、より柔らかい食材に変更しましょう。
外食の際は、自身で食べる物を選ぶことができますが、宿泊先ではそれが難しくなります。しかし、事前に要望は伝えてみましょう。
業務上、お客さんの要望に応えることが難しい場合もありますが、それでも、真摯に対応してくれる宿泊先であれば、その他の事にも気配りが利くサインにもなると思います。

食事(摂食嚥下)は生きる意欲を高める
私たちにとって、食事とはただ栄養を取るだけではなく、味を楽しみ、会話を楽しみ、「場」を楽しむなど様々な意味を持っています。
少し大げさな言い方かもしれませんが、食事とは幸福感・満足感・自己実現を満たすことから「生きる意欲」を高める行為とも言えます。