排尿障害とリハビリテーション「生理的機能編」
目次
排尿の仕組み
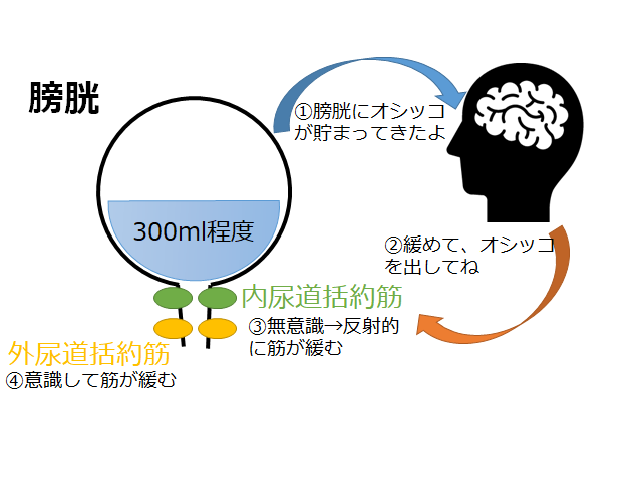
- 膀胱内に一定量(300ml程度)の尿が貯まると、脊髄神経などを通して大脳に情報が伝えられます。
- 大脳から脊髄神経などを通して排尿の命令が膀胱に伝わります。
- 命令を受けた膀胱は、反射的に壁を収縮させて膀胱内の圧力を高めます。また、「内尿道括約筋」も反射的に緩んで排尿の準備が整います。これを「排尿反射」といいます。
- ただし、「外尿道括約筋」に関しては自身が意識的に緩める必要があります。つまり、尿意を催してもトイレを探すまでは排尿を我慢する場合などに必要な機能となります。
スポンサーリンク
排尿自立に必要なこと
- 生理的機能⇒排尿機能(蓄尿・排出)
- 身体の運動機能⇒トイレまでの移動、トイレでの立ち座り動作、ズボンや下着の操作など
- 認知機能⇒尿意を正しく感じる、トイレに行こうとする意志、トイレの場所を認識、ズボンや下着の正確な操作、排尿後の正確な後始末、清潔維持の観念など
- ソフト環境⇒自宅なのか施設なのか、持家なのか借家なのか、介助者の有無など
- ハード環境⇒家屋状況(木造、プレハブ、コンクリート等)、トイレの種類(和式、洋式、ポータブル等)、手摺りの設置状況など
今回は「生理的機能」に関して解説を行います。

排尿障害の「基本的」分類
排尿障害は大きく分けて、「蓄尿障害」「排出障害」に分けることができます。
蓄尿障害
文字通り、尿を正常量貯めておくことが出来ない状態(我慢できない)を指します。
腹圧性尿失禁
力を入れたり、笑ったり、咳をしたりして腹圧が上昇したときに起こる失禁。骨盤底筋群や膀胱周囲筋群の機能低下により起こることが多くなります。
切迫性尿失禁
急激な強い尿意の上昇とともに、無意識に起こる尿失禁。膀胱の過剰な収縮など排尿に関連する筋群の過剰な働きを要因としていることが多くなります。
溢流(いつりゅう)性尿失禁
排尿に関連する筋群の機能低下により、過剰に尿が膀胱内に溜まっている状態。膀胱内の圧力が尿道内の抵抗を超えた時点で起こる失禁。ダラダラと尿が漏れるタイプとなります。
機能性尿失禁
麻痺など身体機能障害や認知症などの認知機能障害により、排尿動作が困難となり起こる失禁。
一過性尿失禁
薬剤性の要因(薬の効き過ぎや副作用)、尿路感染症(急性膀胱炎)、意識障害によって起こる一時的な失禁。

排出障害
文字通り、尿を正常に排出することが出来ない状態(十分に出し切れない)状態を指します。
排尿関連筋群・膀胱機能の低下
排尿に関連する筋群の機能低下や膀胱の収縮機能低下により起こる障害です。残尿感の訴え(実際に残尿も発生)が多く聞かれます。
尿道機能の低下
膀胱から体外に尿を排出する「尿道」が開かない状態(尿閉)により起こる障害です。「前立腺肥大症」を要因とすることが多くなります。
 上記症状は単独で起こる訳だけではなく、年齢、性差、既往などにより複合的な症状を呈する場合が多くなります。
上記症状は単独で起こる訳だけではなく、年齢、性差、既往などにより複合的な症状を呈する場合が多くなります。
排尿障害の「原因別」分類
膀胱や尿道などの機能障害である「下部尿路障害」、「それ以外」の要因に分けることができます。
下部尿路障害
神経因性膀胱(尿道)
冒頭にて述べたように、排尿は大脳の命令が膀胱などに伝わり実行されます。大脳の命令は「大脳⇒脊髄⇒末梢神経」の経路を通して伝えられます。何等かの要因により「大脳」「脊髄」「末梢神経」に問題が生じて、命令が正確に届いていない状態を指します。
非神経因性膀胱
上段の神経疾患以外を要因とするものを指します。前立腺肥大症、膀胱活動障害、骨盤底筋群の低下、薬剤性の要因などが挙げられます。
非下部尿路障害
機能性排尿障害
運動麻痺など身体機能障害により、トイレ利用(トイレまでの移動、トイレ内でのズボンや下着操作、便器への立ち座り)が困難となり失禁することを指します。また、認知症など認知機能障害により、尿意を正しく感じる、トイレに行こうとする意志、トイレの場所を認識することが困難となり失禁することも指します。
その他要因による障害
頻尿などの原因となる、膀胱炎などの尿路感染症。夜間頻尿となる多飲や睡眠障害(心因的要因)などを指します。
スポンサーリンク
排尿障害に対するアプローチ方法
生活習慣の是正
- 水分摂取量の制限⇒水分を摂り過ぎている場合は、脱水に注意しながら段階的に減らしていく。
- 水分摂取時間の変更⇒水分摂取が適正量の場合は、夜間(就寝前)の水分摂取を夕方以前の時間帯に変更する。
- カフェインやアルコールの制限⇒カフェインやアルコールには「利尿作用」がある。また、「不眠作用」もあることから、夜間の多尿・頻尿につながり易い。就寝前は白湯などが望ましい。ただし、楽しみを奪ってまで行うべきかは検討の余地がある。当人のQOLが最大限に尊重される方法を選択する必要がある。
- 便秘の解消⇒特に高齢者の場合、便が直腸内に停滞(便秘)すると、尿失禁や排尿困難が生じることがある。便秘の解消には「下剤」よりも「食事療法」を優先する。例えば、キノコや根菜類など食物繊維を多く含むものを積極的に摂取するようにする。
行動療法
- 膀胱訓練⇒膀胱の尿を蓄える能力を向上させることを目的とする。尿意を催しても、直ぐに排尿をするのではなく、時間を置いてから排尿する。ただし、無理をするとかえって状態が悪化する可能性もある。無理のない範囲にて、段階的に時間を伸ばしていく。
- 骨盤底筋群体操⇒骨盤底筋群とは骨盤の下面にカゴのように存在する筋肉である。腹圧がかかった場合などに、膀胱や尿道を狭めることで尿漏れを防いでいる。骨盤底筋群の機能向上を目的とした体操(次回説明)により失禁を予防する。
- 排尿誘導⇒介護者にも相応の負担が生じるため、介護能力に応じた誘導方法を選択する。①時間誘導→決められた時間に誘導する。認知症患者にも有効。②パターン誘導→排尿のパターン(習慣)が決まっている場合に有効。排尿パターンに応じた誘導を行う。③排尿習慣の再教育→褒めることをベースとして、成功体験を積み重ねる。本人が前向きに正常な排尿に取り組むように促す。
薬物療法
医師の指示のもとで行われる、排尿障害に対する中心的な対応方法。①過活動膀胱に対して、②前立腺肥大症に対して、③夜間多尿に対して、④便秘に対して(排尿障害に影響があると判断される場合)実施される。
参考文献:国立長寿医療センター泌尿器科
人にとって排尿とは
排尿とは、血液中の老廃物を腎臓によって濾過をして体外に排出する行為を指します。つまり、排尿障害が起こるということは、体内または、身体の近くに老廃物を「留め置く」ことになります。これでは身体にとって有害であることは一目瞭然ですね。
ただし、排尿とは単なる老廃物の排出だけが目的ではありません。例えば、犬などの動物は自身のマーキングに利用するなど、排尿に積極的な意味を付加させています。では、人はどうでしょうか?
男性であれば、小便器が隣接しているため、隣の人とちょっとした会話が発生するかもしれません。女性であれば、トイレはパウダールームとして使用するので、コミュニケーションも発生するでしょう。ただ、「排尿」のみに積極的(付加的)な意味は少ないでしょう。
ただし、例えば、あなたが失禁(排尿障害)をしてしまったらどうでしょうか?「恥ずかしい!」と強い羞恥心が起こるのではないでしょうか?「今度も失禁するかも」と不安になり人前に出られなくなるかもしれません。人前に出られなくと、体力が低下したり、気分が沈みこむなど、心身機能の廃用に結びついてしまいます。
排尿が単なる老廃物の排出であれば、機械的に対応するだけで良いでしょう。しかし、人の排尿とは羞恥心(心)が伴うことを忘れてはいけません。排尿障害を呈する方々それぞれの「気持ちに沿って」対応することが最も大切であると私は思います。