運動失調症の原因・判別とリハビリテーション~自宅でできる方法お伝えします~
目次
運動失調とは
「運動失調症」とは、身体を動かす筋肉に異常がないにもかかわらず、身体が滑らかな動きが出来ない「協調運動障害」の状態を指します。運動失調の特徴として、第1に目的の運動(随意運動)を上手く行うことが出来ずに程度や方向が変わってしまうもの。第2に姿勢を一定の状況に保つことができないものが挙げられます。
スポンサーリンク
運動失調の分類
運動の有り無しでの分類
力動性運動失調
運動を行う時に失調症状が現れるものを指します。例えば、ペンを取ろうと手を伸ばした際に、運動失調(手の震え)が出るなどが挙げられます。
静的立位時運動失調
身体を一定の姿勢に保ち続けることが困難な失調症状が現れるものを指します。例えば、体幹失調(身体の揺れ)により立つことが困難になるなどが挙げられます。

障害部位による分類
脊髄性(後索)運動失調
「深部感覚」の障害が原因となるものです。歩行時の運動失調(下肢の失調)が顕著となります。足元を見ながら、両足を広く開いて、踵を踏みつけるような歩き方が特徴となります。「ロンベルク試験(閉眼時に運動失調が増悪する)」は陽性となります。
~「深部感覚」とは~
「深部感覚」とは、身体の位置や動きを認識する感覚の総称です。代表的なものとして、「位置覚」「運動覚」「振動覚」などが挙げられます。
「深部感覚」の受容器(感覚をキャッチする器官)は関節内や骨膜にあります。一般的な「五感(視覚や聴覚など)」と呼ばれる感覚と比べると、あまり意識されない(無意識にコントロール)される感覚となります。
「深部感覚」が障害されると、暗闇で歩くのが困難になる、首元のボタンが締められなくなる、身体の後ろ側のヒモが結べなくなるなど、「視覚情報」が利用できない環境での問題が顕著になる特徴がみられます。
~「ロンベルク試験」とは~
「開眼時」と比較して極端に姿勢を保つことが難しくなった場合にはロンベルク試験「陽性」と判断します。大切なポイントは「開眼時との比較」です。「開眼時」から姿勢を保つことが困難な場合には「陰性」と判断します。
ロンベルク試験の実施には転倒などの危険を伴います。バランスを崩した際にすぐに補助が出来る位置で対応するなど、十分に注意するようにしてください。
迷路性(前庭)運動失調
「前庭迷路」とは耳の奥(内耳)にある平衡感覚を司る器官のことです。起立や歩行時のバランス障害が特徴的となります。
歩行時には両足を開き、酔っ払いのような全身の動揺性が強い歩き方「酩酊歩行(めいていほこう)」が見られます。
その他、「眼振(一方を注視した際に眼球が揺れる)」「深部感覚は正常」「四肢の運動は正常」などの特徴が挙げられます。
特徴的な歩行姿勢、「めまい」なども併発しているケースもあるため、バランス障害という直接的な問題に加えて、精神的な負担も大きくなる傾向があります。
大脳性運動失調
「小脳性」の運動失調と似たような症状となります。大脳(前頭葉、頭頂葉、側頭葉)の特定の部位が障害される「脳腫瘍」などが代表的な原因疾患となります。
病巣とは反対側(右脳に障害⇒左半身に症状など)の身体に症状が出現します。全身性ではなく一側性(半身性)の運動失調が現れるなどの特徴が挙げられます。
一側性(半身性)の運動失調の場合、症状が出ていない側で補うことが可能ですが、脳腫瘍などは運動失調以外の「大脳の局所徴候(運動麻痺や高次能機能障害など)」が現れる場合もあります。
障害の部位(脳腫瘍の発生場所等)により、局所徴候の現れ方は様々です。ケースに応じた対応が重要となってきます。
小脳性運動失調
「小脳」の障害により発生する運動失調を指します。両側に症状がみられる場合もありますが、「大脳性運動失調」と同様に、病巣と反対側に症状が現れることが多いと言われています。
立位時は、フラフラと全身が不規則に揺れていることが多くなります。バランスを取ろうと両手を広げたりしますが、転倒までには至らないことが多いです。
座位時は、頭部が絶え間なく動いている(頭部動揺)ことがあります。両足を床から離したり、両手を組んだりすると身体の揺れ(体幹失調)が現れることもあります。
話し方は特有の症状が現れることがあります。急激な話し方(爆発性)、途切れる(不連続性)、聞き取りづらい(緩慢・不明瞭)、リズムが狂うなど「運動失調性発語」が挙げられます。
四肢の運動失調は以下の6つに分けられます。
- 測定異常⇒目的の場所で運動を調節することが出来ない症状です。例)目の前のコップを取ろうと手を伸ばしたが、コップの先まで手が出てしまった。
- 反復拮抗運動不能⇒同じ運動を続けて行うことが出来ない症状です。
- 運動分解⇒効率的な運動ができなくなる症状です。例)手を前方に伸ばした状態で耳を触るように指示をすると、通常は最短距離(斜め)で耳に手を移動させます。しかし、症状が現れると、手を一度身体に寄せてから、真上の耳に移動するという「三角形の二辺」を通るような非効率的な動きをするようになります。
- 共同収縮不能⇒日常生活は複数の動作が協調するような複雑な働きをしています。症状が現れることで、非効率的、不自然な日常生活動作が現れます。
- (企図)振戦⇒目的を持った動作(随意運動)を行う際に震えが発生する症状です。例)コップに手を伸ばすと手が震えてコップの中身がこぼれそうになる。
- 時間測定障害⇒動作を始めるときや、やめる際に時間的な遅れが発生する症状です。
スポンサーリンク
運動失調症の見分け方
運動失調の見分け方「フローチャート」
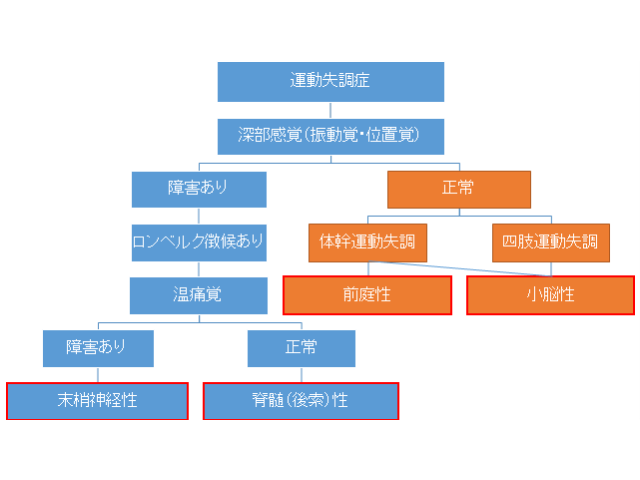
小脳性と脊髄性運動失調の見分け方表
 一番重要(問題)となるのが、「小脳性」か「脊髄性」の判別となります。一般的には上記表を利用して判別が行われます。
一番重要(問題)となるのが、「小脳性」か「脊髄性」の判別となります。一般的には上記表を利用して判別が行われます。
運動失調のリハビリテーション
代表的なリハビリテーション内容
- フレンケル体操⇒目で確認(視覚的代償)をしながら、定められた運動(下肢)を確実(ゆっくりと正確)に行う方法です。視覚による代償(援助)を受けながら正常な運動を再学習する方法です。
- 重り負荷⇒重錘(重りの入ったバンド)を巻いて運動を行います。重りを着けることで、脳へより強い刺激(感覚)を与えて正常な運動を引き出そうとする方法です。
- 弾性緊縛帯⇒失調症状のある部位に弾性包帯を巻く(やや強めに)ことで、失調症状を物理的に制限することや、脳への刺激(感覚)を強化することで、正常な運動を引き出そうとする方法です。
ただし、上記項目はリハビリテーション専門家(作業療法士や理学療法士)による指導のもとで行うことが勧められます。安易に個人判断で行うと思わぬ事故にあうこともあるため十分に注意して下さい。
自宅で行うリハビリテーション
自宅で行うリハビリテーションでは、特別な方法も道具も必要ありません。以下に述べるポイントに留意して取り組んでみて下さい。
- 実際に困っている動作の改善を目標とする⇒漫然とリハビリテーションを行っても継続は困難でしょう。運動失調により何が具体的に困っているのか?何を改善したいのか?明確にしたうえで取り組みましょう。
- 安全な姿勢から取り組む⇒基本的には仰臥位(仰向けに寝た状態)が、最も失調症状が出づらい姿勢となります。
- 段階的に姿勢の難易度を上げる⇒仰臥位~椅子座位(背もたれあり)~端座位(背もたれなし)~立位(支持あり)~立位(支持なし)など。
- 適切な難易度設定⇒課題の難易度は「背伸びをすれば届く程度(やや難しい)」、難し過ぎても簡単過ぎても良くありません。「適切な難易度設定」が最も学習効果が高まると言われています。
- 段階的な難易度設定⇒課題の到達具合に応じて難易度を適切に変更しましょう。例)コップに水を入れずに口に運ぶ→コップに米を入れる(こぼしても濡れない)→コップに水を半分ほど入れる→コップに水を多く入れるなど。
- 視覚の活用⇒適切な動作が行えているかどうかを、自身の目(視覚)で確認しながら行いましょう。
- 正しい動作の確認⇒鏡で自身の動きを確認したり、援助者によるチェックを受けながら行いましょう。

まとめ
- 運動失調の分類「運動の有り無し」⇒力動性運動失調、静的立位時運動失調
- 運動失調の分類「障害部位」⇒脊髄性(後索)運動失調、迷路性(前庭)運動失調、大脳性運動失調、小脳性運動失調
- 運動失調の見分け方⇒フローチャートの利用
- 運動失調のリハビリテーション⇒自宅で行う場合は特別な方法や道具は必要なし
さいごに
運動失調の正式な判別やリハビリテーションの実施は医師やリハビリテーション専門職種が行っていくものです。ただし、一方的に専門家からの治療やリハビリテーションを受けるだけでなく、事前に知識を得ることは、適切な治療やリハビリテーションを受けるうえで最も重要なこととなります。
是非、専門家に質問をして下さい「このリハビリは何の目的で行っているのですか?」と!